
Информация проверена экспертом
Шевченко Елена Николаевна Врач-нейрохирург высшей категорииСтаж - 28 лет
Дата публикации: 22 мая 2023
Обновлено: 26 мая 2023
Позвоночник — опора, защита и амортизатор тела, поэтому ежедневно подвергается серьезным нагрузкам. Постоянные боли в спине лишают сна, ограничивают движение и снижают работоспособность. Среди заболеваний позвоночного столба, сопровождающихся болью, фасеточный синдром занимает лидирующую позицию.
Эта малоизвестная, но распространенная патология поражает 40-80% населения. С возрастом риск проявлений фасет-синдрома только увеличивается.
Что такое фасеточный синдром
Фасеточный синдром (ФС) — патологическое состояние, при котором источником боли становится фасеточный сустав. Это дугоотростчатый сустав, образованный верхним и нижним суставными отростками соседних позвонков. Фасеточный сустав создает движение между позвонками, предотвращает растяжение дисков.
Для ФС характерны: уменьшение пространства между позвонками, проблемы с хрящевой тканью, растягивание капсул фасеточных суставов. Синдром проявляется болями в разных отделах позвоночника. Фасет-суставы двигаются синхронно с позвонками, поэтому со временем изнашиваются или подвергаются дегенеративным изменениям.
Межпозвонковый сустав иннервируется двумя малыми нервами. Нервы раздражаются при дегенерации или воспалении сустава, и тогда он становится самостоятельным источником боли. Боль проявляется локально в зоне пораженного сустава или удаленно.
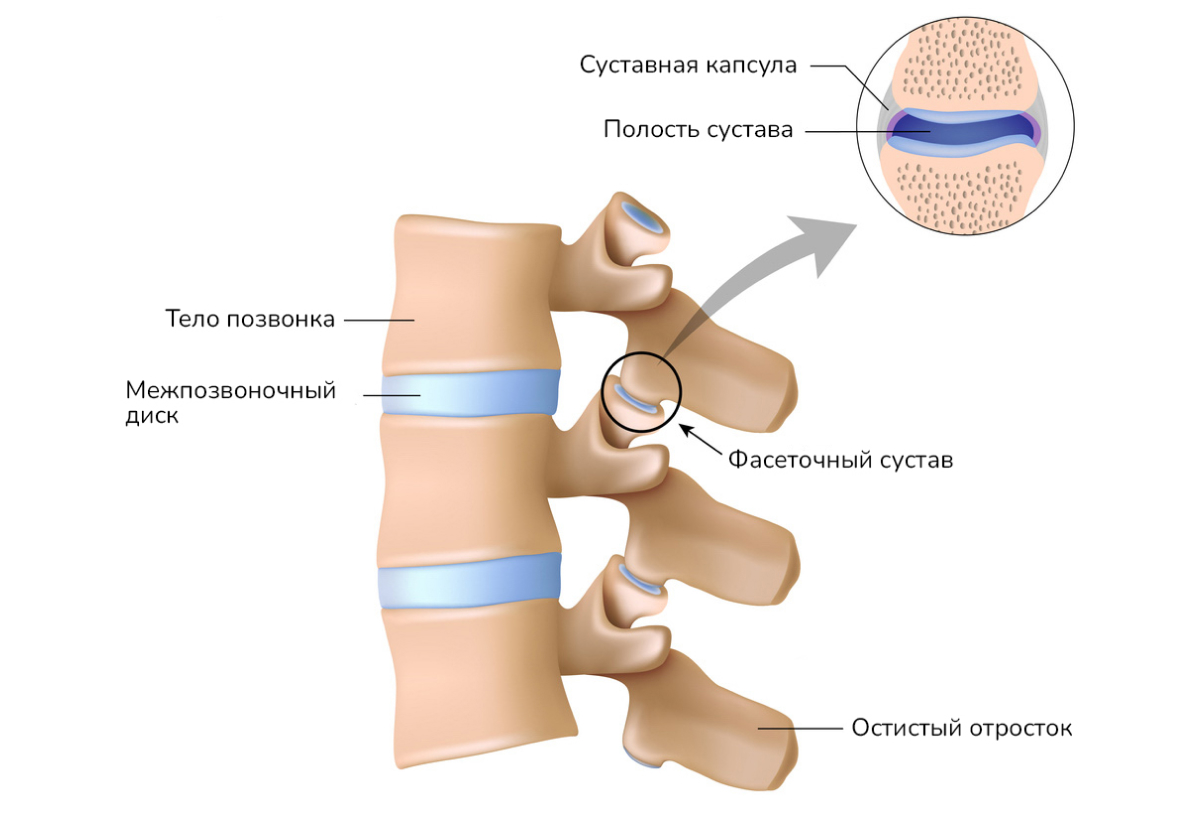
Фасеточный сустав
Разновидности фасеточного синдрома
У фасет-синдрома нет официальной классификации. При определении формы болезни врачи опираются на классификацию спондилоартроза, потому что это — морфологическая основа ФС. Типы болезни делят по локализации поражения, симптоматике, возможным осложнениям, причинам болезни.
Более половины случаев ФС приходится на шейные позвонки, 30% — на поясничный отдел позвоночника. В редких случаях болезнь поражает суставы грудной части позвоночного столба.
Деление по области поражения
Фасеточный синдром поясничного отдела
Поясничный отдел — подвижная зона позвоночника, которая стабилизируется фасеточными суставами. Поэтому низ спины часто подвержен ФС. Самый распространенный симптом — утренняя скованность в спине, боль при изменении положения тела. Приступообразную интенсивную боль часто путают с радикулярным болевым синдромом. Со временем, если не лечить болезнь, боль не утихает даже в состоянии покоя.
Фасеточный синдром грудного отдела
Развивается редко, так как двигательный объем грудных позвонков незначительный. Патология проявляется в основном после травм. Также суставная капсула растягивается после перелома ребер, при сколиозе.
Фасеточный синдром шейного отдела
Шейный отдел больше других подвержен фасет-синдрому. Определяется дискомфортом в шее, плече, лопатке, затылке. При пальпации пораженного сустава чувствуется болезненность. Боль чаще с одной стороны.
Для фасеточного синдрома не характерно онемение конечностей, ощущение мурашек, чувства холода. Боль не распространяется далеко от больного сустава.
Классификация ФС по характеру боли
- Острая боль сопровождает повреждение суставных оболочек, воспалительные процессы, травмы. Встречается у людей с дегенеративными изменениями позвоночника.
- Хроническая боль наблюдается у пациентов с остеохондрозом. ФС проявляется при разрушении суставного хряща, уплотнении окружающих связок и капсул фасеточного сустава.
Классификация по причине возникновения ФС
- Дистрофически-деструктивный фасет-синдром возникает в результате травм, врожденных аномалий, остеохондроза или сколиоза;
- Воспалительно-деструктивный ФС — следствие воспалительных процессов в суставах и окружающих их тканей: артрит, артроз и другие.
Симптомы синдрома фасеточных суставов
Первичные симптомы ФС схожи с клинической картиной межпозвонковой грыжи, переломом позвонка. Дегенерация и сдавливание дугоотростчатых суставов приводит к боли в шейном, грудном или поясничном отделе позвоночника.
Для поражения фасеточного сустава характерны:
- эпизоды острой боли с прерывистым и непредсказуемым течением;
- локальная болезненность в месте воспаления и спазм мышц спины;
- дискомфорт при наклоне вперед и еще больший дискомфорт при наклоне назад;
- боли в спине, шее, плече — локализация зависит от области поражения позвоночника;
- снижение мобильности.
При фасеточном синдроме боль носит прогрессирующий характер. Вначале это 1-2 обострения в год. Без лечения болевой синдром длится дольше, и проявляются чаще. Высока вероятность вторичных болей, спровоцированных спазмами близлежащих мышц.
Причины
Фасеточные суставы вместе с межпозвонковыми дисками поддерживают функциональность позвоночника. Помогают им позвоночные продольные связки и мышцы. Естественное старение и неблагоприятные факторы ведут к дегенеративно-дистрофическим изменениям в дужках позвонков: образуются остеофиты, суставы теряют эластичность.
Причины появления фасеточного синдрома разнообразны:
- врожденные патологии развития позвоночника;
- прогрессирующие разрушительные процессы в позвоночных структурах;
- воспалительное поражение суставов;
- травмы, приводящие к растяжению капсулы дугоотростчатого сустава, перелому позвоночника;
- мышечный дисбаланс, выраженный в слабости или неравномерном развитии мышц;
- нарушения осанки, ведущие к чрезмерной нагрузке фасеточных суставов.
Течение заболевания и возможные осложнения
Развитие фасет-синдрома проходит в три этапа.
- Поражение поверхностных суставных тканей, сужение или расширение внутрисуставной щели. Уплотнение костей ведет к снижению их упругости, тугоподвижности.
- Гипертрофия суставных фасеток — это разрастание костной ткани. Суставы деформируются, что ведет к образованию кист.
- Фасетка позвонка разрушается полностью или частично, ограничивается подвижность, присоединяется воспалительный процесс.
Значительную роль в развитии острой фазы фасеточного синдрома играет воспалительная реакция синовиальной оболочки, ее растяжения в результате скопления жидкости. Сформированные остеофиты увеличивают размеры фасеток. В итоге суставы теряют хрящ.
Сочетание дегенеративных изменений в диске и фасеточных суставах приводит к ограничению подвижности и стойкому болевому синдрому.
Диагностика
ФС легко спутать с другими болезнями опорно-двигательного аппарата. Профессиональный подход и тщательная диагностика — основа верного диагноза и продуктивного лечения. Врач осматривает больного, пальпирует позвоночный столб, проводит пробы и тесты, назначает дополнительные исследования: рентгенографию, КТ, МРТ. Инструментальная диагностика исключает другие частые причины боли в спине.
Дегенеративные изменения в позвоночном диске пациента, наличие спондилолистеза, спондилолиза — дополнительный аргумент в пользу фасеточного синдрома.
- Рентген показывает состояние фасеток.
- КТ формирует послойное изображение костей и суставов позвоночного столба для дальнейшего изучения.
- МРТ определяет мельчайшие поражения твердых и мягких тканей. Выявленная оссификация (разрастание костной ткани) — клинический признак развития фасеточного синдрома.
Когда болит спина или шея даже при отдыхе, а рентген, КТ или МРТ не находят изменений в структурах позвоночника, допускают развитие фасеточного синдрома. Окончательный диагноз ставят после диагностической инъекции местным анестетиком в область рядом с нервом фасеточного сустава — предполагаемым источником боли. Если боль снижается, то врач подтверждает диагноз «фасеточный синдром».
Рентген
Компьютерная томография

Магнитно-резонансная томография
Лечение
В лечении ФС участвует невролог, ревматолог, вертебролог, нейрохирург, специалист ЛФК. Основные методы лечения при фасеточном синдроме: консервативный, медикаментозный, хирургический.
Консервативное лечение
В период ремиссии показан массаж, лечебная гимнастика, плаванье. Массаж расслабляет и укрепляет мышцы спины, улучшает подвижность позвоночника. Лечебная гимнастика возвращает спазмированным мышцам первоначальную длину, снижает вторичный болевой синдром. Иглорефлексотерапия расслабляет мышцы, снимает воспаление и боль.
Медикаментозная терапия
Когда болезнь прогрессирует, несмотря на профилактические методы, терапию дополняют лекарственными средствами. Врач назначает обезболивающие и нестероидные противовоспалительные препараты. При болезненном гипертонусе мышц показаны миорелаксанты, которые снижают мышечный тонус. Через 1-2 недели подводят итоги лечения. Если терапия не приносит облегчения, врач рекомендует блокады фасеточных суставов. Медикаментозную блокаду проводят курсами.
Обезболивающие, анестезирующие и гормональные препараты вводят непосредственно в полость дугоотростчатого сустава или в зону прохождения чувствительного нерва. Анестетик купирует боль, а глюкокортикоид снимает воспаление и отечность, продлевая действие блокады. Для продолжительного расслабляющего эффекта также практикуют введение ботулотоксина.
Хирургическое лечение
Когда медикаментозная терапия не дает положительных результатов, пациента продолжают мучить боли, показано хирургическое вмешательство. В нейрохирургическом центре им. профессора Г.С. Галиева «Новые технологии» проводят диагностику и лечение больных с фасеточным синдромом с использованием малоинвазивных хирургических технологий.
В нашем центре работают опытные и талантливые спинальные хирурги, которые при помощи современной диагностической аппаратуры точно устанавливают причину боли, проводят щадящее оперативное вмешательство.
Блокада фасеточных суставов
Это малоинвазивный метод консервативной терапии, заключающийся во введении фармпрепаратов в суставную полость для устранения болевого синдрома. Блокада оказывает быстрое терапевтическое действие – пациент чувствует облегчение в течение 3-5 минут после введения, так как лекарство поступает непосредственно в очаг боли. У метода низкий риск побочных эффектов. Для блокады фасеточных суставов, как правило. используем смесь кортикостероида и анестетика.
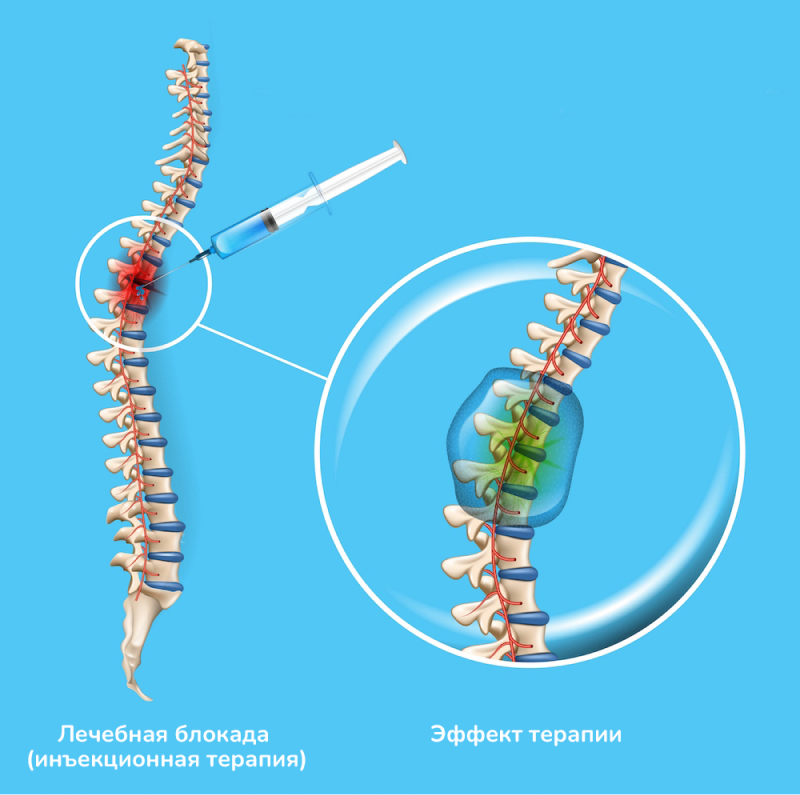
Лечебная блокада
Фасетопластика
Лечение проводим методом прокола под контролем рентгена и ЭОП. Через прокол в полость сустава вводится эндопротез синовиальной жидкости. Базовый компонент сложного состава — гиалуроновая кислота. Гель восстанавливает объем фасеточного сустава, трение суставов проходит, возвращается подвижность. Болевые ощущения постепенно снижаются.
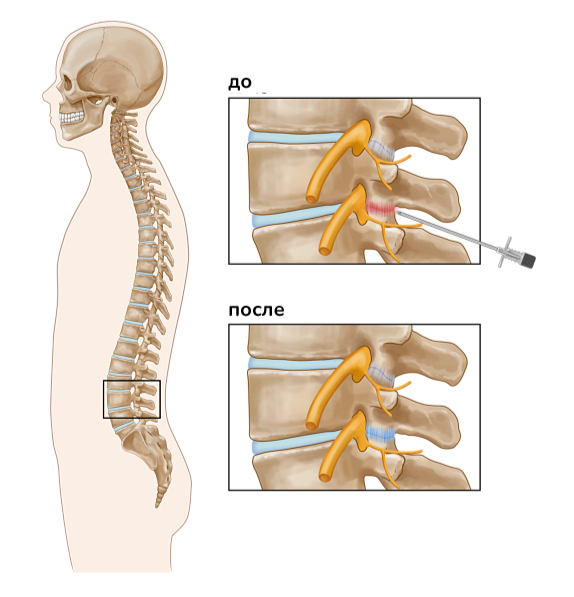
Инъекция в фасеточный сустав
Процедура возможна, если форма сустава не нарушена, и нет костных разрастаний. Применяется для пациентов не старше 60 лет.
- Фасетопластика не требует разрезов, проходит с минимальным вмешательством;
- Можно сразу лечить несколько фасеточных суставов;
- Короткий послеоперационный период — через 2 часа после операции больного выписывают.
Преимущества клиники
Работа центра «Новые технологии» неразрывно связана с лечебной деятельностью, научными исследованиями и постоянным научно-образовательным процессом. Это помогает клиентам получать квалифицированную медицинскую помощь в Санкт-Петербурге по продвинутым мировым методикам.
- Наша команда — нейрохирурги с огромным опытом операций на головном мозге и позвоночнике;
- Решаем вопросы диагностики и лечения любой сложности, всегда нацелены на положительный результат;
- Операционные оснащены по последнему слову техники, что открывает большие возможности для проведения сложных и высокотехнологичных операций;
- Все последние достижения нейрохирургии применяем на практике;
- Инновационные технологии повышают эффективность и безопасность хирургического вмешательства.
Прогноз. Профилактика заболевания
У высокочастотной денервации низкий уровень осложнений — до 0,1%. После манипуляции 1-2 часа больной находится под медицинским наблюдением. Через 2 часа ему разрешается ходить. Время пребывания в стационаре определяем по самочувствию пациента. Блокировка иннервирующего нерва длится 1.5-2 года, если боли вернутся, процедуру повторяют.
Для предотвращения обострения болей ФС поддерживают активный двигательный режим, занимаются лечебной физкультурой, кинезиотерапией. Избегают большую амплитуду движений при сгибании и разгибании позвоночника, разгибание при поворотах, продолжительное стояние без опоры и сидение в неудобной позе.
- При продолжительных статичных позах рекомендовано делать короткие разминки каждый час;
- Тяжести равномерно распределяют на две руки или носят в рюкзаке с широкими лямками;
- Поддержание веса в норме снижает нагрузку на межпозвонковые суставы;
- Полезен дневной и ночной отдых на ортопедическом матрасе и подушке.
Профилактические меры предотвращают развитие ФС. Если уже поставлен диагноз «фасеточный синдром», профилактика не вылечит болезнь, но замедлит развитие, продлит периоды ремиссии.

Кинезиотерапия - лечение движением
Вопросы
Фасеточному синдрому подвержены только пожилые люди?
Нет. Возраст — это только отягощающий фактор. ФС проявляется в любом возрасте, например, после перелома позвоночника.
Как долго восстанавливаться после радиочастотной денервации?
Для денервации не делают разрезы, а проводят ток через иглы, поэтому вмешательство не требует реабилитации. Послеоперационное восстановление длится 10 дней.
Какие бывают осложнение после оперативного вмешательства?
После вмешательства 2-3 дня наблюдается жжение в месте прокола. Неприятные ощущения купируют противовоспалительными и обезболивающими препаратами. Других последствий не выявлено.
После фасетопластики боль уходит навсегда?
Восстановление водной емкости фасетного сустава избавляет от боли, возвращает свободу движений. Не стоит забывать про профилактику болезней опорно-двигательного аппарата, предписания врача.
Вывод
- Фасеточный синдром — патологическое состояние, при котором источником боли становится межпозвонковый сустав;
- Типы ФС делят по локализации поражения, симптоматике, возможным осложнениям, причинам болезни;
- Острая боль с прерывистым и непредсказуемым течением — основной симптом фасеточного синдрома;
- Причины бывают 2 видов: дистрофически-деструктивные, воспалительно-деструктивные, травмы позвоночника также провоцируют ФС;
- Фасет-синдром проходит в 3 этапа, в результате чего дугоотростчатый сустав теряет хрящ;
- Для постановки диагноза врач проводит визуальный осмотр, пальпацию, назначает инструментальные исследования;
- При обострении ФС 1-2 раза в год назначают консервативное и медикаментозное лечение;
- Если лекарственная терапия не помогает в нейрохирургическом центре «Новые технологии проводят малоинвазивные хирургические вмешательства.
- После вмешательства рекомендовано придерживаться здорового образа жизни, избегать изнуряющих нагрузок, заниматься лечебной гимнастикой;
- При выполнении рекомендаций врача пациент в короткие сроки возвращается к полноценной жизни.
Список литературы
- Лекция «Фасеточный синдром» О. Давыдов, Л. Павлова, Е. Жукова;
- Радиочастотная денервация межпозвонковых суставов при лечении болевого фасеточного синдрома. Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко Н.А. Коновалов, С.Д. Прошутинский, А.Г. Назаренко, В.А. Королишин;
- A.C. Gellhorn, J.N. Katz, P. Suri Osteoarthritis of the spine: the facet joints. Nat Rev Rheumatol;
- Транскутанная фасетопластика при спондилоартрозе поясничного отдела позвоночника С.А. Холодов.